چالش های بیولوژیکی در تولید واکسن های ویروس کرونا
شناخت بیشتر در مورد زیست شناسی ویروس کرونا برای طراحی واکسن ها ضروری است اما تنها آغاز یک روند طولانی است که منجر به تولید یک واکسن موثر می شود. یک واکسن باید قسمت های مناسب سیستم ایمنی بدن را تحریک کند تا موثرتر باشد.
توجه : کاربر گرامی شما میتوانید تست کرونا را در منزل با کاهش خطر ابتلا به ویروس کووید 19 انجام دهید، کافیست برروی لینک تست کرونا در منزل کلیک کنید.
فهرست آنچه در این مقاله می خوانید:
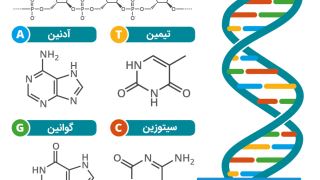
آنچه ما از ویروس های مختلف کرونا می شناسیم
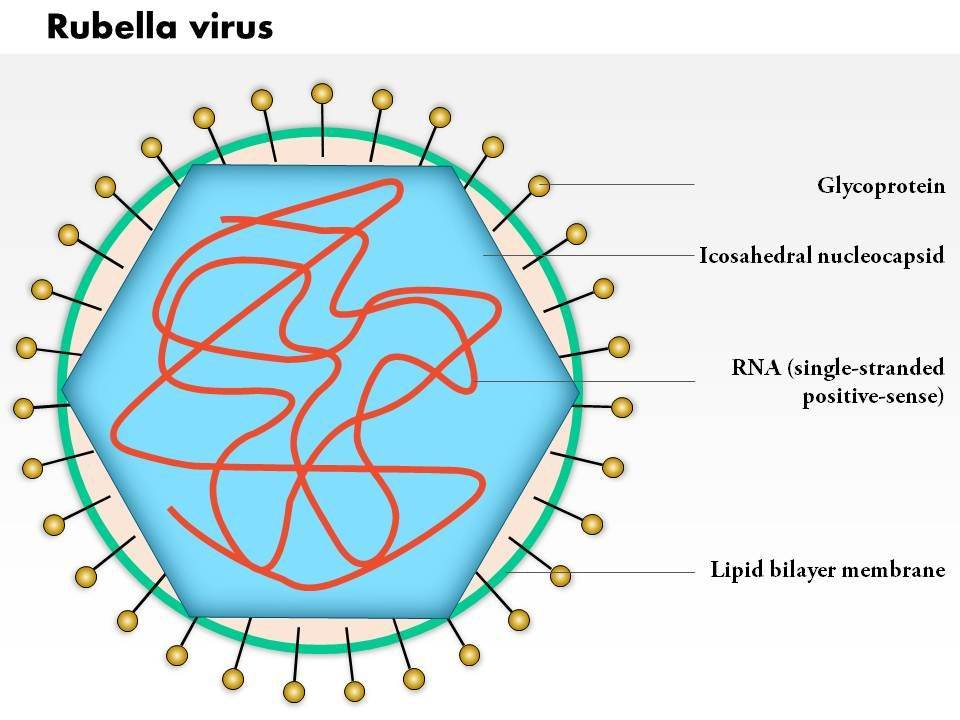
برای تکثیر یک ویروس ، ابتدا باید به سلولهای بدن انسان نفوذ کند. ویروس کرونا ویروس SARS ، که باعث شیوع بیماری در سال 2003 شد ، این کار را با ربودن جایگاههای متصل (گیرنده ها) در خارج سلولهای ریه و روده انجام می دهد. این گیرنده ها به طور معمول توسط آنزیمی به نام ACE2 (آنزیم مبدل آنژیوتانسین 2) استفاده می شود که به تنظیم جریان خون از طریق عروق کمک می کند. ویروس کرونا ویروس جدید (SARS-CoV-2) از همان گیرنده استفاده می کند اما با قدرت حتی بیشتر به آن متصل می شود. این کار را با استفاده از یکی از چهار پروتئین ساختاری اصلی خود انجام می دهد ، پروتئین سنبله یا "S" که در سراسر سطح آن بیرون زده است.
سیستم ایمنی بدن چگونه با ویروس های کرونا مقابله می کند؟
بهبودی از عفونت های ویروسی در نتیجه فعال شدن سیستم ایمنی بدن اتفاق می افتد ، سیستمی از پروتئین ها و سلول ها که در بدن توزیع می شوند و قادر به پاسخ به حمله ویروس ها و سایر میکروب ها هستند. این پروتئین ها شامل آنتی بادی هایی هستند که به بیت های ویروس مانند پروتئین ‘S’ قفل می شوند.
وقتی سیستم ایمنی بدن در معرض ویروس قرار می گیرد ، با انتخاب و افزایش سریع سلولهایی که آنتی بادیهای بسیار خاصی تولید می کنند و با قدرت زیادی به پروتئینهای ویروسی متصل می شوند ، پاسخ می دهد. این آنتی بادی ها پروتئین های ویروسی مورد نیاز ویروس را برای آلوده کردن سلول ها غیرفعال می کنند. آنها همچنین به پاکسازی ویروس از بدن کمک می کنند. قسمت دوم پاسخ ایمنی تحریک لنفوسیت ها ، نوعی گلبول سفید است. این لنفوسیت ها به تولید آنتی بادی کمک می کنند. برخی از آنها همچنین می توانند سلولهای آلوده به ویروس را شناسایی و از بین ببرند.
هنگامی که کسی از عفونت ویروسی بهبود یافت ، سلولهای سیستم ایمنی بدن ویروس را "به خاطر می آورند" و این منجر به مقاومت در برابر عفونت دوم توسط همان ویروس ، معروف به ایمنی می شود. با این حال ، قدرت و طول حافظه ایمونولوژیک بین عفونت های مختلف ویروسی متفاوت است و به طور کلی با افزایش سن کاهش می یابد. برخی از افراد همچنین دارای سیستم ایمنی "ضعیف" هستند ، به عنوان مثال به دلیل استفاده از داروهایی که سیستم ایمنی بدن آنها را سرکوب می کند. این بدان معنی است که آنها ممکن است کمتر در برابر عفونت های ویروسی ، از جمله SARS-CoV-2 مقاومت کنند.
هدف از واکسن ها تحریک پاسخ ایمنی به عفونت های جدی بالقوه مانند SARS-CoV-2 است که باعث ایجاد مقاومت ویژه در برابر عفونت می شود. این کار با قرار گرفتن افراد در معرض اجزای فرعی بی خطر ویروس ، معمولاً با تزریق انجام می شود. واکسن ها سیستم ایمنی بدن را تحریک می کنند تا آنتی بادی ها و لنفوسیت هایی ایجاد کند. شروع اصلی تولید واکسن از طریق کار بر روی سندرم تنفسی حاد شدید (SARS) و سندرم تنفسی خاورمیانه (MERS) امکان پذیر شده است.
چالش عملکرد سیستم ایمنی بدن :
سیستم ایمنی بدن انسان بسیار ظریف متعادل است. از یک طرف نیاز به شناسایی ویروس ها و ارگانیسم های دیگر دارد. از طرف دیگر مهم است که پاسخ ایمنی بیش از حد به بافت های سالم بدن آسیب نرساند. ویژگی دیگر سیستم ایمنی بدن این است که این سیستم قادر به مبارزه و محافظت در برابر انواع زیادی از عفونت ها شده است. به عنوان مثال ، لنفوسیت هایی که به پاسخ های ایمنی کمک می کنند ، سلول های T کمکی نامیده می شوند ، انواع مختلفی دارند. مورد اول (Th1) باکتری ها و ویروس هایی را که سلول ها را آلوده می کنند از بین می برد. مورد دوم (Th2) انگلهای بزرگتر مانند کرم ها را کنترل می کند. فعال کردن مسیر اشتباه می تواند میزان التهاب را افزایش داده و بیماری را بدتر کند.
به عنوان بخشی از پاسخهای ایمنی طبیعی ، لنفوسیتها و سایر سلولها مواد شیمیایی سیگنال دهنده ایمنی به نام سیتوکین تولید می کنند. اینها پاسخهای ایمنی را هماهنگ و تحریک می کنند. اما اگر این پاسخ ها بیش از حد باشد ، می تواند باعث التهاب شود ، که در موارد شدید می تواند منجر به خاموش شدن اعضای حیاتی از جمله ریه ها ، قلب و کلیه ها شود. در مورد ویروس SARS ، شواهدی وجود دارد که نشان می دهد این عامل برخی از عوارض دیررس بیماری است. در درصد کمی از افراد آلوده به SARS-CoV-2 ، یک پاسخ ایمنی بیش فعال ممکن است سهم مهمی در عوارض دیررس COVID-19 داشته باشد. با این حال ، این هنوز به طور قطعی شناخته نشده است و یک زمینه مهم برای تحقیق است.
چالش عدم مدل های حیوانی مناسب :
یک چالش دیگر در مورد واکسن های ویروس کرونا ، عدم وجود مدل های حیوانی مناسب برای آزمایش است. به دنبال شیوع SARS در سال 2003 ، دانشمندان روی موش ها تحقیق کردند. موش ها در پاسخ به عفونت SARS آنتی بادی می سازند و سیستم ایمنی بدن آنها کاملاً شناخته شده است. اما موش ها به طور طبیعی با عفونت ویروس کرونا ویروس SARS دچار ذات الریه نمی شوند ، بنابراین آزمایش اینکه آیا واکسن از بیماری محافظت می کند غیرممکن است. با استفاده از موشهای مسن یا اصلاح شده ژنتیکی یا اصلاح ویروس می توان تا حدی بر این مسئله غلبه کرد.
همسترها در اثر عفونت SARS دچار تغییرات ریه می شوند اما به نظر نمی رسد بیمار شوند. گوزن و چندین گونه میمون ، با ویروس کرونا SARS به بیماری ریه مبتلا می شوند ، اما به طور مداوم نیست.